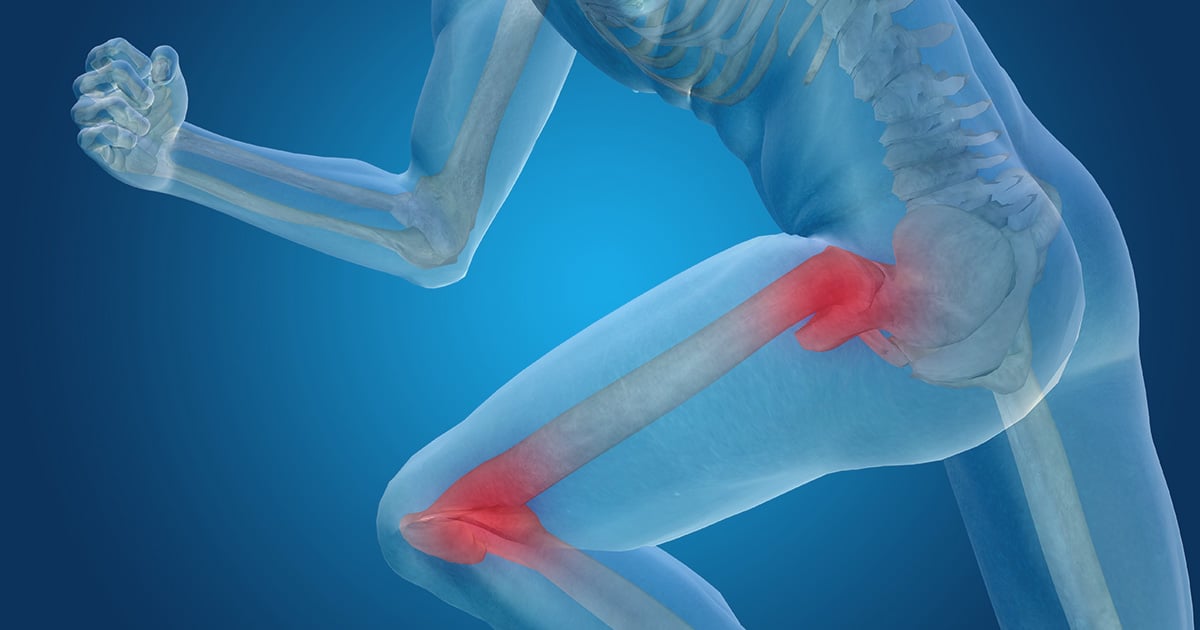
၂၄ နာရီအတွင်း လမ်းလျှောက်နိုင်သောဒူးခေါင်းအစားထိုးခွဲစိတ်ကုသခြင်း
လမ်းလျှောက်စဉ်၊လှေကားအတက်အဆင်းပြုခြင်းနှင့် ကုလားထိုင်ပေါ်အထိုင်အထပြုလုပ်ခြင်းတို့တွင် ဒူးခေါင်းမှဆိုးရွားစွာနာကျင်ခြင်း၊ ဒူးခေါင်းပုံပျက်ခြင်း သို့မဟုတ် ရောင်ရမ်းမှုကို သက်သာစေသောဆေးဝါးများ၊ ထိုးဆေးများဖြင့်မသက်သာသော နာတာရှည်ဒူးခေါင်းရောင်ရမ်းခြင်းတို့ခံစားရခြင်းသည်ဒူးခေါင်းအအဆစ်ရောင်ခြင်းကိုညွှန်ပြနေပါသည်။
ဤအခြေအနေမျိုးအရ သင်သည် ဒူးခေါင်းအစားထိုးခွဲစိတ်ကုသမှုပြုလုပ်ရန်သင့်တော်ပါသည်။
အသက်အရွယ်ကြီးလာခြင်းအပြင် မျိုးရိုးလိုက်ခြင်း၊ ကျား/မ၊ ထိခိုက်ဒဏ်ရာဖြစ်ဖူးခြင်းတို့သည် ဒူးခေါင်းအရိုးအဆစ်ရောင်ခြင်းကိုဖြစ်စေသော အချက်များဖြစ်သည်။ ဒူးခေါင်းအရိုးအဆစ်ရောင်ခြင်းကိုပျောက်ကင်းအောင်ကုသနိုင်ခြင်းမရှိသော်လည်း လူနေမှုပုံစံပြောင်းလဲခြင်းဖြင့် ရောဂါဖြစ်ပွားဆိုးရွားမှုကိုနှေးကွေးစေနိုင်သည်။ ဒူးခေါင်းအရိုးအဆစ်ရောင်ရောဂါသည် နေ့စဉ်လုပ်ဆောင်နိုင်စွမ်းကိုကျဆင်းစေပြီး ဘဝအရည်အသွေးကိုအကြီးအကျယ်ထိခိုက်စေနိုင်သည်။ သို့သော်လူတော်တော်များများသည် ဒူးခေါင်းခွဲစိတ်ကုသရမည်ကိုကြောက်ရွံ့ကြသည်။ ဒူးခေါင်းအစားထိုးခွဲစိတ်ကုသခြင်းသည် လူနာများအားအချိန်တိုအတွင်းပုံမှန်လူနေမှုဘဝသို့ပြန်လည်ရောက်ရှိစေရန်အထိရောက်ဆုံးသော နည်းလမ်းတစ်ခုဖြစ်ကြောင်းအချို့ကမသိကြပေ။
ဒူးခေါင်းတစ်ခုလုံးအစားထိုးခွဲစိတ်ကုသခြင်း
အချို့လူနာများအနေဖြင့်ကုသမှုပိုင်းနှင့်ခွဲစိတ်ပြီးနောက် လမ်းမလျှောက်နိုင်မည်ကိုစိုးရိမ်သည့်အတွက်ဒူးခေါင်းအစားထိုးခွဲစိတ်ကုသမှုပြုလုပ်ရန်ကြောက်ကြသည်။ ဤစိုးရိမ်ပူပန်မှုကို ဖယ်ရှားရန်အတွက် Bangkok International Hospital ရှိ တင်ပါးဆုံရိုးနှင့်ဒူးခေါင်းအထူးကုစင်တာသည် radiofrequency ablation နှင့် novel nerve block technique ဟုခေါ်သော “adductor canal block” နည်းဖြင့်နာကျင်မှုကို သက်သာစေသည့် ဒူးခေါင်းအစားထိုး ခွဲစိတ်ကုသမှု ပြုလုပ်ပါသည်။ ရလဒ်အားဖြင့် နာကျင်မှုမရှိသလောက်နည်းပါးခြင်း၊ ကြွက်သားထိခိုက်ပျက်စီးမှုနည်းခြင်း၊ ခွဲစိတ်ပြီးနောက် ၂၄ နာရီအတွင်း လမ်းလျှောက်နိုင်စွမ်းနှင့်လျင်မြန်စွာပြန်လည်ကောင်းမွန်လာစေပါသည်။ ကုသ၍မရနိုင်ဆိုသော သံသယများကို ဖယ်ရှားရန်ခွဲစိတ်မှုအစီအစဉ်ရေးဆွဲရာတွင် ဒစ်ဂျစ်တယ်စနစ်ကွန်ပျူတာပရိုဂရမ်ကိုအသုံးပြုသည်။ ၎င်းသည်လူနာတစ်ဦးချင်းအလိုက် အစားထိုးရမည့်ပစ္စည်း၏အရွယ်အစားနှင့် အနေအထားကိုလိုအပ်သလိုဆုံးဖြတ်ရန် ခွဲစိတ်ဆရာဝန်အားကူညီပေးသည်။ အနီးနားရှိတစ်ရှူးများထိခိုက်ဒဏ်ရာရနိုင်ခြေကိုလျော့နည်းစေပြီး အစားထိုးပစ္စည်း၏ သက်တမ်းကိုတာရှည်ခံစေသည်။
လျင်မြန်စွာပြန်လည်ကောင်းမွန်စေခြင်း နှင့် ပြန်လည်သန်စွမ်းရေးအစီအစဉ်ကခွဲစိတ်ပြီးနောက် လမ်းမလျှောက်နိုင်မည်ကိုစိုးရိမ်သောလူနာ၏ပူပန်မှုကိုဖယ်ရှားပေးပါလိမ့်မည်။
ခွဲစိတ်မှုပြုလုပ်ပြီး ၂၄ နာရီအတွင်း လူနာများသည် ပုံမှန်အားဖြင့် လမ်းလျှောက်နိုင်ပြီး ကြွက်သားများ၏လုပ်ဆောင်မှုကို ပြန်လည်ကောင်းမွန်စေနိုင်သည်။ ဒူးခေါင်းအစားထိုးခွဲစိတ်ကုသမှုခံယူသော လူနာများ၏ ၁၀၀% နီးပါးသည် နာကျင်မှုအနည်းငယ်သာခံစားရပြီး ၁လခွဲ– ၃လအတွင်း၎င်းတို့၏နေ့စဉ်လုပ်ငန်းဆောင်တာများကို ပြန်လည်လုပ်ဆောင်နိုင်ကြသည်။
ဒူးခေါင်းတစ်ခုလုံးအစားထိုးခွဲစိတ်မှု၏ အဓိကအကျိုးကျေးဇူးများ
- အရည်အသွေးကောင်းမွန်သောအစားထိုးပစ္စည်း
- နာကျင်မှုအနည်းဆုံး
- စိုးရိမ်စရာမရှိနောက်ဆက်တွဲပြဿနာများနည်းပါးခြင်း
- ခွဲစိတ်ပြီးနောက် ၂၄ နာရီအတွင်းလမ်းလျှောက်နိုင်စွမ်းဖြင့်လျင်မြန်စွာပြန်လည်ကောင်းမွန်ခြင်း
အဆင့်မြင့်နည်းပညာ DAA ဖြင့်ပေါင်၏အရှေ့တည့်တည့်မှ တင်ပါးဆုံရိုးကိုချဉ်းကပ်ပြီး တင်ပါးဆုံရိုးအစားထိုးခွဲစိတ်ကုသခြင်း
အသက် ၄၀ ကျော်သူများတွင်တင်ပါးဆုံရိုးအဆစ်ရောင်ရောဂါကိုခံစားရတတ်သည်။ အဓိကအကြောင်းရင်းများမှာ တင်ပါးဆုံရိုးအဆစ်များ၏မျိုးရိုးဗီဇမူမမှန်ခြင်း၊ အရေပြားလေးဘက်နာ SLE ကဲ့သို့ autoimmune ရောဂါ၊ ကျောက်ကပ်ရောဂါ၊ အဆစ်အမြစ်ရောင်ရမ်းခြင်း သို့မဟုတ် စတီးရွိုက်ဆေးများကြာရှည်စွာအသုံးပြုခြင်းကြောင့်ဖြစ်သည်။ ရောဂါနှောင်းပိုင်းအဆင့်များတွင် လူနာများသည် ခြေထောက်များအထိ ပျံ့နှံ့သွားနိုင်သည့်နာတာရှည် တင်ပါးဆုံရိုးနာကျင်မှုကို ခံစားရလေ့ရှိပြီး အကိုက်အခဲပျောက်ဆေးများဖြင့်မတိုးတော့ပါ။ လူနာများအရွှေ့အပြောင်းပြုလုပ်ခြင်း သို့မဟုတ် လှေကားပေါ်အတက်အဆင်းလုပ်သောအခါ တင်ပါးဆုံရိုးနာကျင်ခြင်း ပိုဆိုးလာတတ်သည်။ နာကျင်မှု ပြင်းထန်လာပါက ညဘက်တွင် အိပ်စက်ခြင်းကို အနှောင့်အယှက်ဖြစ်စေနိုင်ပြီးကောင်းစွာလှုပ်ရှားသွားလာမှုမပြုနိုင်ဘဲဘဝအရည်အသွေးကိုပါထိခိုက်စေပါသည်။
ယခင်က လူနာများသည် တင်ပါး၏ဘေး သို့မဟုတ် အနောက်ဘက်ခြမ်းမှ တင်ပါးဆုံရိုးကိုချဉ်းကပ်ပြီး ၆–၈လက်မ အရှည်ရှိကြီးမားသောခွဲစိတ်ရာဖြင့်ခွဲစိတ်ကုသသော သမားရိုးကျတင်ပါးဆုံရိုးအစားထိုးခြင်းကိုရှောင်ကြဉ်ကြသည်။ ပျက်စီးနေသော အဆစ်များကို အစားထိုးရန်အတွက်ချဉ်းကပ်နည်းနှစ်ခုစလုံးသည် တင်ပါးရှိကြွက်သားနှင့် အရွတ်များကို ဖြတ်တောက်ရန် လိုအပ်သည်။ ဤသို့ကြွက်သားများဖြတ်တောက်ခြင်းသည် ခွဲစိတ်ပြီးနောက် နာကျင်မှုကို တိုးလာစေနိုင်ပြီး အပြည့်အဝ ပြန်လည်ကောင်းမွန်လာရန် လများ သို့မဟုတ် နှစ်များအထိအချိန်ကြာနိုင်သည်။ခွဲစိတ်မှုပြီးနောက် ကြွက်သားနာများကောင်းစွာပျောက်ကင်းသက်သာခြင်းမရှိလျှင် တင်ပါးဆုံရိုးနေရာလွဲခြင်းကိုဖြစ်စေနိုင်ပြီး တင်ပါးဆုံရိုးအစားထိုးခွဲစိတ်ကုသမှုမအောင်မြင်ခြင်း၏အဓိကအကြောင်းရင်းဖြစ်နိုင်သည်။ ခွဲစိတ်မှုအပြီး မလိုလားအပ်သောရလဒ်သည် ခြေထောက်များအရှည်မညီခြင်း ဖြစ်နိုင်ချေရှိပြီးကိုယ်ဟန်အနေအထား မမှန်ခြင်းနှင့် အခြားသော နောက်ဆက်တွဲပြဿနာများကို ဖြစ်စေသည်။ ယနေ့ခေတ်တွင်အရိုးခွဲစိတ်မှုဆိုင်ရာ အဆင့်မြင့်နည်းပညာများဖြင့် သေးငယ်သောခွဲစိတ်ရာဖြင့်ခွဲစိတ်မှုများသည်ပိုမိုကောင်းမွန်သော ခွဲစိတ်မှုရလဒ်များနှင့် လူနာအား စိတ်ကျေနပ်မှုရရှိစေပါသည်။
DAA နည်းဖြင့်ပေါင်၏အရှေ့တည့်တည့်မှ တင်ပါးဆုံရိုးကိုချဉ်းကပ်ပြီး တင်ပါးဆုံရိုးအစားထိုးခွဲစိတ်ကုသခြင်း
Direct Anterior Approach (DAA) Cosmetic Incision Hip Replacement Surgery သည် အမေရိကန်၊ ကနေဒါ၊ဥရောပ နှင့် ထိုင်းနိုင်ငံတို့တွင် ပိုမိုရေပန်းစားလာခဲ့သည်။ DAA နည်းဖြင့်တင်ပါးဆုံရိုးအစားထိုးခွဲစိတ်မှုသည်ပေါင်ရင်းဘစ်ကနီလိုင်း သို့မဟုတ် ပေါင်ခြံအတွန့်နေရာတွင် ၃–၄ လက်မအရှည်ရှိ သေးငယ်သောခွဲစိတ်ရာများဖြင့်ခွဲစိတ်ကုသခြင်းဖြစ်သည်။ တင်ပါး၏အရှေ့ဘက်ရှိ ဤသေးငယ်သောခွဲစိတ်ရာများမှတဆင့်ကြွက်သားများကိုဖြတ်တောက်ခြင်းမပြုရဘဲ ၎င်းတို့၏ သဘာဝတစ်သျှူးလိုင်းများမှ ဘေးဖယ်ထားပြီး တင်ပါးဆုံရိုးကို အစားထိုးနိုင်သည်။
ဤနည်းလမ်းသည် ခွဲစိတ်မှုအပြီးတွင် နာကျင်မှုနည်းပါးခြင်း၊ လျင်မြန်စွာပြန်လည်ကောင်းမွန်လာခြင်းနှင့်လုပ်ဆောင်ချက်ကို သိသိသာသာ ကောင်းမွန်စေသည်။ တင်ပါးရှိကြွက်သားများနှင့် အရွတ်များကို ဖယ်ထုတ်ထားခြင်းမရှိသောကြောင့် ခွဲစိတ်ပြီးနောက် တင်ပါးဆုံရိုးကြိုတင်ကာကွယ်မှုများ ဥပမာ ပုံမှန်အားဖြင့်တင်ပလင်ခွေထိုင်ခြင်းသို့မဟုတ် ကြမ်းပြင်ပေါ်တွင် ထိုင်ခြင်းမပြုလုပ်သင့် ကုသမှုခံယူပြီးပြီးချင်းတွင် လူနာများအား ၎င်းတို့၏ ပုံမှန်နေ့စဉ်လုပ်ငန်းဆောင်တာများဆီသို့ ပြန်လည်ရောက်ရှိနိုင်စေရန်ကူညီပေးသည်။ အိမ်မပြန်မီလူနာများသည် ဆေးရုံတွင် ၂ –၄ ရက်သာ သက်သာပျောက်ကင်းရန် ပြုစုကုသမှုလိုအပ်သည်။
ခွဲစိတ်မှုအစီအစဉ်အတွက် ဒစ်ဂျစ်တယ်နည်းပညာ
ခွဲစိတ်မှုမပြုလုပ်မီ ခွဲစိတ်မှုအစီအစဉ်အတွက် ဒစ်ဂျစ်တယ်ပုံစံဖြင့် လူနာတစ်ဦးချင်းအတွက် သင့်လျော်သောအစားထိုးအဆစ်အတု၏အရွယ်အစားကို စိစစ်ပါသည်။ ကိုဘော့ခရိုမီယမ် သို့မဟုတ် ကြွေထည် ကဲ့သို့သောအစားထိုးအဆစ်အတု အမြောက်အမြား ရှိပြီး femoral stems ၏ ဗားရှင်းအသစ်သည် ကြာရှည်အသုံးပြုသော်လည်း နောက်ပိုင်းတွင် အစားထိုးအဆစ်များ နစ်မြုပ်သွားသည့် ပြဿနာကိုဖြေရှင်းပေးနိုင်သည်။
ဤအစီအစဉ်သည် လူနာ၏ခြေထောက်အရှည်နှင့် တင်ပါးဆုံရိုးအဆစ်များ၏တည်နေရာကို စစ်ဆေးရာတွင် ပိုမိုကောင်းမွန်သောတိကျမှုကိုပေးသည်။ လူနာသည် ပက်လက်အနေအထားတွင် လဲလျောင်းပြီး C-arm fluoroscopy ဖြင့်စစ်ဆေးမှုသည် အစားထိုးမည့်အဆစ်အသစ်များကို မှန်ကန်စွာ နေရာချခြင်းနှင့် ခြေထောက်နှစ်ဖက်စလုံး၏ အရှည်ကိုတိကျသေချာစေပါသည်။
နောက်ဆုံးပေါ်တင်ပါးဆုံရိုးအစားထိုးပစ္စည်း
DAA နည်းဖြင့်တင်ပါးဆုံရိုးအစားထိုးခွဲစိတ်မှုပေါင်း ၆၅၀ ကျော်ကို လုပ်ဆောင်နေသော အာရှ–ပစိဖိတ်ဒေသ၏ရှေ့ဆောင်ဖြစ်သော Bangkok International Hospital ၏တင်ပါးဆုံရိုးနှင့်ဒူးခေါင်းအထူးကုစင်တာရှိအတွေ့အကြုံရင့် ခွဲစိတ်ဆရာဝန်များအဖွဲ့ သည် နောက်ဆုံးပေါ်တင်ပါးဆုံရိုးအစားထိုးပစ္စည်း Actis® stem ကိုအသုံးပြုပါသည်။ ၎င်းကော်လာပါအစားထိုးပစ္စည်းသည် လူနာများအားယုံကြည်မှုရှိရှိပိုမိုလျင်မြန်စွာ ရွေ့လျားနိုင်မှု နှင့် စိတ်ကျေနပ်မှုကိုတိုးမြင့်လာစေခြင်း implant ၏တည်ငြိမ်မှုနှင့်အတူ ထည့်သွင်းရလွယ်ကူခြင်းအကျိုးကျေးဇူးကို ပေးစွမ်းရန် အထူးဒီဇိုင်းထုတ်ထားပါသည်။
နောက်ဆုံးပေါ် Non-Invasive Hip Navigation System ဖြင့် ပိုမိုတိကျသေချာစေခြင်း
Velys ခေါ်တင်ပါးဆုံရိုးလမ်းကြောင်းပြစနစ်သည် ခွဲစိတ်ဆရာဝန်များအား ခွဲစိတ်မှုပြုလုပ်နေစဉ်အတွင်းတင်ပါးဆုံခွက်အနေအထား၊ ခြေထောက်အရှည်နှင့် အစားထိုးပစ္စည်းအနေအထား တိကျသေချာစေရန်အချက်အလက်များ ပံ့ပိုးပေးသောကြောင့်ခြေထောက်အရှည်မတူညီမှု၊အစားထိုးပစ္စည်းနေရာလွဲချော်မှု နှင့်ပတ်သက်သောနောက်ဆက်တွဲပြဿနာများကိုလျှော့ချရန် ကူညီပေးနိုင်သည်။
BIKINI Incision ခွဲစိတ်ရာဖြင့် ယုံကြည်စိတ်ချလိုက်ပါ။
ပေါင်ရင်း ဘစ်ကနီလိုင်းမှ ခွဲစိတ်ရာပြုလုပ်ထားခြင်းကြောင့် ဘောင်းဘီတို သို့မဟုတ် ရေကူးဝတ်စုံကိုယုံကြည်စိတ်ချစွာဝတ်ဆင်နိုင်ပါသည်။ အရေပြားအလွှာရှိကော်လဂျင်အမျှင်များသည်ကြွက်သားများနှင့်အပြိုင်ဖြစ်နေသော langer လိုင်းအတိုင်းခွဲစိတ်ရာပေးထားသောကြောင့် အမာရွတ်ဖြစ်ပေါ်ခြင်းကိုလျော့နည်းစေပြီး အနာကျက်မြန်စေပါသည်။ ခွဲစိတ်နေစဉ်အတွင်း ဆေးအဖွဲ့သည် ရောဂါပိုးမွှားများဝင်ရောက်မှုကိုကာကွယ်ရန်အတွက်အထူးပြုခွဲစိတ်ဝတ်စုံများကို ၀တ်ဆင်ထားသောကြောင့် ခွဲစိတ်ပြီးနောက်ပိုင်း ပိုးကူးစက်မှုနှုန်းကို လျော့ကျစေသည်။
လမ်းကြောင်းပြစနစ်၏အဆင့်မြင့်မားမှုများ၊ နောက်ဆုံးပေါ် အစားထိုးပစ္စည်း၊ အသေးငယ်ဆုံးသောခွဲစိတ်ရာဖြင့်ခွဲစိတ်သောနည်းပညာ၊ DAA နည်းဖြင့် ပေါင်၏ရှေ့တည့်တည့်မှတင်ပါးဆုံရိုးအစားထိုး ခွဲစိတ်ကုသမှုသည် သေးငယ်သော ခွဲစိတ်ရာဖြစ်ခြင်း၊ ကြွက်သားများ ဖြတ်တောက်ခြင်းမရှိသောကြောင့်နာကျင်မှုနည်းပါးခြင်း၊ ခွဲစိတ်နေစဉ်သွေးထွက်နှုန်းနည်းပြီး ခွဲစိတ်ပြီးနောက်ပိုင်း ရှုပ်ထွေးမှုများလျော့နည်းစေသည့်အပြင် လျင်မြန်စွာပြန်လည်ကောင်းမွန်လာစေပြီး တင်ပါးဆုံရိုးနေရာလွဲမှုဖြစ်နိုင်ခြေကို လျှော့ချပေးကာလှုပ်ရှားသွားလာမှုကိုပိုမိုကောင်းမွန်စေပါသည်။ ခွဲစိတ်ရာ သေးငယ်သောကြောင့်အလှအပရေးရာအားဖြင့်အကျိုးသက်ရောက်မှုများသည့်အပြင်ခွဲစိတ်ပြီးနောက် တင်ပါးဆုံရိုးသတိထားချက်များကို လူနာများလိုက်နာရန် ညွှန်ကြားထားခြင်းမရှိပါ။ မိမိတို့၏နေ့စဉ်ဘဝကို လှုပ်ရှားနိုင်စွမ်းဖြင့်ပြန်လည်အရယူလိုက်ပါ။
Novel Pain Intervention Techniques
ခွဲစိတ်မှုပြုလုပ်စဉ်နှင့် ခွဲစိတ်မှုပြီးနောက် နာကျင်မှုဝေဒနာကိုကောင်းစွာမကုသနိုင်လျှင် ပြန်လည်သန်စွမ်းရေးလုပ်ဆောင်ရာတွင်ထိခိုက်စေနိုင်ပြီး ဆေးရုံတက်ရောက်ရသည့်ရက်ကို ပိုမိုကြာရှည်စေပါသည်။ နှလုံးကြွက်သားသို့သွေးရောက်နည်းခြင်း၊ နှလုံးကြွက်သားပုပ်ခြင်း၊ အဆုတ်လုပ်ဆောင်ချက်မကောင်းခြင်း၊ အူလှုပ်ရှားမှုမရှိခြင်း၊ ဆီးကျန်ခြင်းနှင့် သွေးခဲပိတ်ခြင်းကဲ့သို့သော နောက်ဆက်တွဲပြဿနာများဖြစ်နိုင်ချေကို တိုးစေသည်။ ထို့ကြောင့် နာကျင်မှုဝေဒနာကို စီမံခန့်ခွဲသည့်နည်းဗျူဟာသည် အရေးကြီးပါသည်။ ယခင်က ခွဲစိတ်ကုသပြီးနောက် နာကျင်မှုကို ထိန်းချုပ်ရန် အသုံးပြုရာတွင်narcotics ကဲ့သို့ မူးယစ်စေသောဆေးဝါးများ၊ ခါးအောက်ပိုင်းထုံဆေးနှင့် ကျောရိုးထုံဆေးတို့ ပါဝင်သည်။
opioidsဆေးများမှာအကျိုးသက်ရောက်မှုရှိသော်လည်း ၎င်းတို့သည် အော့အန်ခြင်း၊ ဝမ်းချုပ်ခြင်း၊ စိတ်ရှုပ်ထွေးခြင်းနှင့် အသက်ရှူရခက်ခဲခြင်းကဲ့သို့သော မလိုလားအပ်သော ဘေးထွက်ဆိုးကျိုးများကိုလည်း ဖြစ်ပေါ်စေပါသည်။ ယခုအခါနာကျင်မှုကို စီမံခန့်ခွဲသည့်ပုံစံများ ပြောင်းလဲလာပါပြီ။
Multimodal analgesic regimen သည် opioid ဘေးထွက်ဆိုးကျိုးများကို လျှော့ချရန်အတွက် နာကျင်မှုအာရုံခံနေရာအများအပြားတွင် လုပ်ဆောင်သော ဆေးဝါးများကို အသုံးပြုသည့် နည်းစနစ်တစ်ခုဖြစ်သည်။ ဒူးခေါင်းခွဲစိတ်ရာတွင်နာကျင်မှုကို ထိန်းချုပ်ရန်အတွက်အထူးကျွမ်းကျင်သောမေ့ဆေးဆရာဝန်မှ အာရုံကြောပိတ်ဆို့မှု adductor canal block ကိုပြုလုပ်ပါသည်။ ခွဲစိတ်မှုပြုလုပ်နေစဉ် အာထရာဆောင်းလမ်းညွှန်နည်းပညာအကူအညီဖြင့် ပေါင်လယ်ထဲသို့ catheter ပိုက်ထည့်ပြီး ဒူးအတွင်းရှိ saphenous အာရုံကြောကိုထုံဆေးပေးပါသည်။ နာကျင်ရောင်ရမ်းမှုကိုသက်သာစေသော မူးယစ်ဆေးဝါးမဟုတ်သော ဆေးဝါးများဖြင့် ဘက်ပေါင်းစုံမှနာကျင်မှုကိုထိန်းချုပ်ရန်အထူးပြုထားသည့် adductor canal block သည် မူးယစ်စေသောဆေးဝါးများသုံးစွဲရမှုကိုလျော့ကျစေပြီး ၎င်း၏မလိုလားအပ်သော ဘေးထွက်ဆိုးကျိုးများကိုဖယ်ရှားပေးပါသည်။ ဤနည်းပညာသည်လူနာများအားပြင်းထန်သောနာကျင်မှုမှ ကင်းဝေးစေပြီး ခွဲစိတ်ပြီးနောက် ၂ –၃ နာရီအတွင်း လမ်းလျှောက်စေနိုင်ပါသည်။ ဤနည်းစနစ်၏ အဓိကအားသာချက်မှာ ဒူးခေါင်းခွဲစိတ်ပြီးနောက် ပြန်လည်သန်စွမ်းရေးနှင့်လေ့ကျင့်ခန်းအစီအစဉ်များတွင် လွယ်ကူချောမွေ့စေရန် ကြွက်သားများ၏ကြံ့ခိုင်မှုကို ထိန်းသိမ်းပေးပြီး ပုံမှန်အခြေအနေသို့လျင်မြန်စွာရောက်ရှိစေပါသည်။ အခြားနာကျင်မှုကို ကုသပေးသည့်နည်းလမ်းမှာ radiofrequency nerve ablation ဖြစ်ပါသည်။၎င်းသည် နာတာရှည်နာကျင်မှုအခြေအနေများကို လျှော့ချရန် သမားရိုးကျသို့မဟုတ် အအေးခံထားသော ရေဒီယိုကြိမ်နှုန်းနည်းပညာကို အသုံးပြုသည်။ ဤနည်းလမ်းသည် အဆစ်အမြစ်ရောင်ရောဂါခံစားနေရသော်လည်းအဆစ်အစားထိုးခွဲစိတ်မှုပြုလုပ်ရန် မသင့်လျော်သောလူနာများ၊ ခွဲစိတ်မှုမခံယူလိုသေးသောသူများနှင့် အကြီးစားခွဲစိတ်မှုပြုလုပ်ရန် မသင့်လျော်သော လူနာများအတွက် ထိရောက်သောရွေးချယ်မှုတစ်ခုအဖြစ် ယူဆလေ့ရှိသည်။
ဤလုပ်ငန်းစဉ်တွင် ဓာတ်မှန်ရိုက်ခြင်းနှင့် အာထရာဆောင်းရိုက်လမ်းညွှန်မှုများဖြင့် ဒူးခေါင်းသို့မဟုတ် တင်ပါးဆုံရိုးနာကျင်ခြင်းအတွက် အာရုံကြောများပေါ်တွင် အထူးရေဒီယိုကြိမ်နှုန်းသုံးအပ်များကို နေရာချထားပါသည်။တိကျသောနေရာပေါ်အပ်ချောင်းထိပ်များကိုထားရှိကာရေဒီယိုကြိမ်နှုန်းကို စတင်လိုက်ပြီးအာရုံကြောကိုအတိုင်းအတာတစ်ခုအထိ အပူပေးသည်။ ဤသို့ပြုလုပ်ထားသောအာရုံကြောသည် ၄–၆လ မှ ၂နှစ်အထိလုပ်ဆောင်ချက်များရပ်တန့်နေမည်ဖြစ်သောကြောင့်နာကျင်မှုသက်သာလာလိမ့်မည်။ ရှင်းလင်းတိကျသော အပ်နေရာချထားမှုနည်းပညာကြောင့် ၎င်းနည်းပညာ၏ ဘေးထွက်ဆိုးကျိုးမှာ အလွန်ရှားပါသည်။
အခြားနည်းပညာများနှင့် နှိုင်းယှဉ်ပါက အအေးခံရေဒီယိုလှိုင်းနှုန်းသည် နိမ့်သောအပူချိန် (၄၅ – ၆၀ ဒီဂရီစင်တီဂရိတ်) တွင်နာကျင်မှုအချက်ပြမှုများကို ပေးပို့သည့် အာရုံကြောများကို ဘေးကင်းစွာ ဖြတ်တောက်ရန် ရေအေးပေးသည့်နည်းပညာကို အသုံးပြုပါသည်။ ရလဒ်အားဖြင့်အနီးနားပတ်ဝန်းကျင်ရှိ တစ်သျှူးများကို ထိခိုက်မှုနည်းစေပြီး လျင်မြန်စွာပြန်လည်ကောင်းမွန်လာသောကြောင့် လူနာများသည် စိုးရိမ်ပူပန်မှုမရှိဘဲ မိမိတို့၏နေ့စဉ်ဘဝသို့ ပြန်လည်ရောက်ရှိနိုင်မည် ဖြစ်ပါသည်။
References:
Dr. Phonthakorn Panichkul
Joint Reconstruction and Arthroplasty Surgeon, Hip and Knee Center, Bangkok International Hospital.
Dr. Sarit Hongvilai
Arthroplasty, Trauma and Orthopedic Surgery, Hip and Knee Center, Bangkok International Hospital.
Dr. Marvin Thepsoparn
Pain Intervention Specialist and Anesthesiologist, Bangkok Hospital.